Elis Aragao Magalhaes 1, João Ricardo Barros Oliveira 2, José Fabrício Macêdo 3, Marta de Andrade Lima Coelho 4
Abstract
Paciente asmática com quadro de hemoptise, bronquiectasias e broncoceles bilaterais, escavações no pulmão direito, hipergamaglobulinemia E e hipereosinofilia, sugerindo Aspergilose Broncopulmonar Alérgica (ABPA). A hipótese foi posteriormente afastada devido à negatividade do IgE específico para Aspergillus. Considerou-se então, pesquisar causas de lesões pulmonares escavadas, sendo caracterizado c-ANCA positivo, que levou ao diagnóstico de Granulomatose de Wegener (GW) com bronquiectasias.Dados do caso
Feminino, 53 anos.
Palavras chaves
Granulomatose com Poliangiite, Aspergilose Broncopulmonar Alérgica, Bronquiectasia.
Histórico Clínico
Mulher de 53 anos com história de asma desde a infância, não tabagista, com dispneia aos médios e grandes esforços e hemoptise intermitente há cerca 06 anos. Tinha antecedentes de infecções pulmonares de repetição, além de passado de tuberculose pulmonar. Provas de função pulmonar evidenciaram padrão ventilatório obstrutivo. No decorrer da evolução clínica foram solicitadas tomografias computadorizadas de tórax (TC) cujos principais achados foram bronquiectasias pulmonares difusas centrais, focos de impactação endobrônquica e duas lesões escavadas no pulmão direito. Na investigação etiológica das bronquiectasias, evidenciou-se aumento nos valores séricos de IgE total (> 1000) bem como eosinofilia (> 1200). Foram afastadas infecções fúngicas e micobacterianas por cultura do lavado broncoalveolar. Biópsia transbrônquica foi negativa para neoplasia. Diante da hipergamaglobulinemia E e da hipereosinofilia, associadas aos achados tomográficos, foi considerada a possibilidade diagnóstica de ABPA, a qual foi posteriormente afastada devido a resultado negativo da dosagem de IgE específica para Aspergillus fumigatus. Dessa forma, partiu-se para investigação de causas de escavações pulmonares, obtendo-se resultado c-ANCA positivo, estabelecendo o provável diagnóstico de GW com aspecto tomográfico simulando ABPA, inclusive com achados laboratoriais suspeitos que dificultavam esta diferenciação.
Achados Radiológicos
A TC do tórax sem contraste evidenciou bronquiectasias difusas bilaterais, com predomínio central e nos campos pulmonares superiores e médios, duas lesões escavadas de paredes espessadas e com conteúdo líquido no interior localizadas no lobo superior direito e segmento superior do lobo inferior direito, broncoceles em ambos os pulmões e broncolitos. Associavam-se ainda micronódulos centrolobulares e opacidades em “árvore em brotamento” com predomínio nos lobos inferiores. A paciente possuía uma Ressonância Magnética do encéfalo realizada no serviço que evidenciava sinais de pansinusopatia.
Discussão
GW é uma vasculite necrotizante que se manifesta classicamente pelo acometimento do trato respiratório superior, pulmonar e renal [1]. O diagnóstico é realizado em torno de 40-50 anos, com prevalência similar entre homens e mulheres [1,2]. Acomete o trato respiratório superior em praticamente todos os casos (sinusite, otite e úlceras mucosas nasais). Os pulmões são afetados em cerca de 90% dos casos, com quadro de tosse com ou sem dispneia, dor torácica e hemoptise, além de uma prevalência em torno de 80% para glomerulonefrite [1-3]. Achados laboratoriais são variáveis, incluindo anemia, leucocitose, elevação de creatinina e eosinofilia, embora esta última seja incomum. Marcadores de atividade inflamatória estão usualmente elevados, destacando-se o c-ANCA, presente em mais de 90% dos pacientes com doença em atividade [1]. No entanto, o c-ANCA pode ser encontrado em outras patologias (poliarterite nodosa e lúpus eritematoso sistêmico), sendo a biópsia o padrão-ouro para diagnóstico [3]. As manifestações radiológicas pulmonares se caracterizam predominantemente por nódulos/massas pulmonares [1], solitárias ou múltiplas, de distribuição randômica ou subpleural e de dimensões variáveis [2], além de áreas de cavitação pulmonar, sinal do halo e sinal do halo reverso [1]. Bronquiectasias são descritas, mas são incomuns [1]. A Aspergilose pulmonar, por sua vez, é uma doença micótica causada usualmente pelo A. fumigatus. Uma forma de acometimento pulmonar é a ABPA, comumente vista nos casos de asma de longa duração, caracterizada por uma reação de hipersensibilidade (imunoglobulinas E e G), em que células inflamatórias e complexos imunes causam danos à mucosa brônquica [4]. O resultado desse processo é o aparecimento na imagem de bronquiectasias segmentares e subsegmentares e focos de impactação mucóide, caracterizados como sinal radiológico do “dedo em luva’’. Sintomas clínicos incluem coriza, tosse, dor torácica ou histórico de pneumonias recorrentes [4,5]. No presente caso, um fator confusional para a investigação diagnóstica foi o aspecto de imagem, com predomínio de bronquiectasias bilaterais, uma apresentação incomum da GW, que normalmente não é considerada entre as causas habituais de bronquiectasias difusas. No entanto, como a investigação etiológica das bronquiectasias foi negativa, partiu-se para pesquisa das causas de escavações pulmonares, que não eram o aspecto predominante na imagem, obtendo-se assim o diagnóstico de GW.
Lista de Diferenciais
Diagnóstico
Aprendizado
O diagnóstico de GW é um verdadeiro desafio para o médico, ainda mais difícil quando há uma apresentação atípica na TC que mimetiza outras patologias. Neste sentido, uma avaliação conjunta da história clínica, laboratório e imagem se torna ferramenta essencial para um diagnóstico preciso. É também fundamental que o radiologista saiba reconhecer os possíveis diagnósticos diferenciais em lesões torácicas a fim de evitar impressões incorretas que conduzam a uma investigação clínica equivocada.
Referências
1. Martinez F, Chung JH, Digumarthy SR, Kanne JP, Abbott GF, Shepard J-AO, et al. Common and uncommon manifestations of Wegener granulomatosis at chest CT: radiologic-pathologic correlation. Radiographics. 2011;32(1):51–69.
2. Ananthakrishnan L, Nidhi S, Kanne JP. Wegener's granulomatosis in the chest: high resolution CT findings. Am J Roentgen. 2009;192(3):676-682
3. Li J., Li C., Li J. Thoracic manifestation of Wegener's granulomatosis: computed tomography findings and analysis of misdiagnosis. Exp. Ther. Med. 2018;16(1):413–419.
4. Franquet T, Müller NL, Giménez A, Guembe P, de La Torre J, Bagué S. Spectrum of pulmonary aspergillosis: histologic, clinical, and radiologic findings. Radiographics. 2001;21(4):825-837.
5. Panse P, Smith M, Cummings K, Jensen E, Gotway M, Jokerst C. The many faces of pulmonary aspergillosis: Imaging findings with pathologic correlation. Radiology of Infectious Diseases 2016;3(4): 192-200.
Imagens
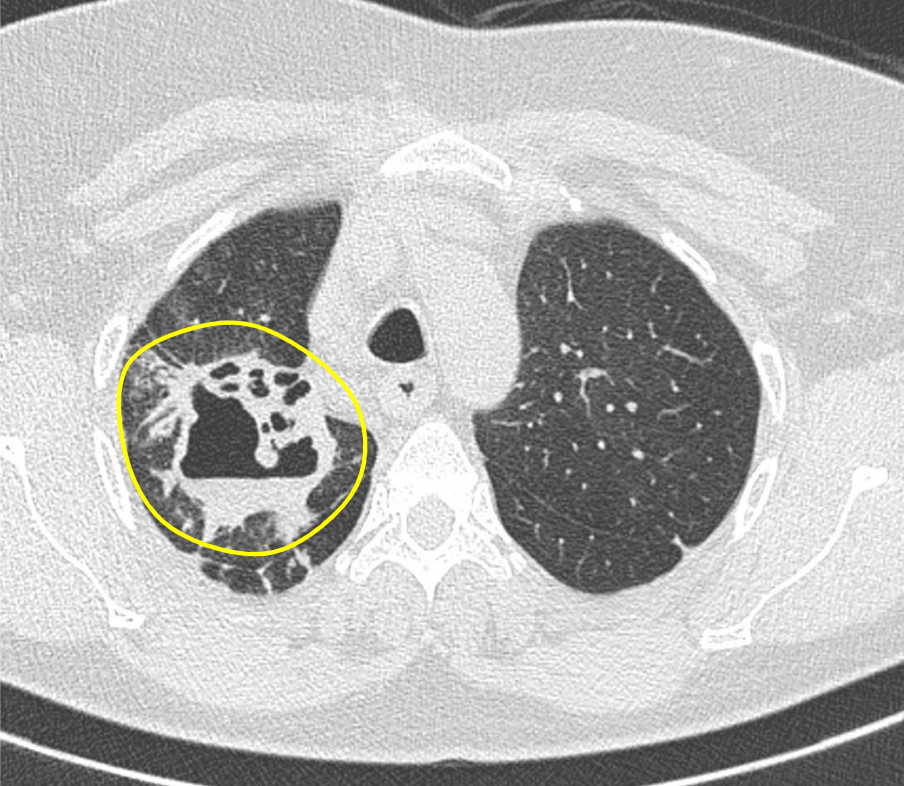
Figura 1. Imagem axial da TC ao nível dos lobos pulmonares superiores evidencia escavação de paredes espessadas e irregulares e com nível hidroaéreo (área demarcada), localizada no segmento posterior do lobo pulmonar superior direito.
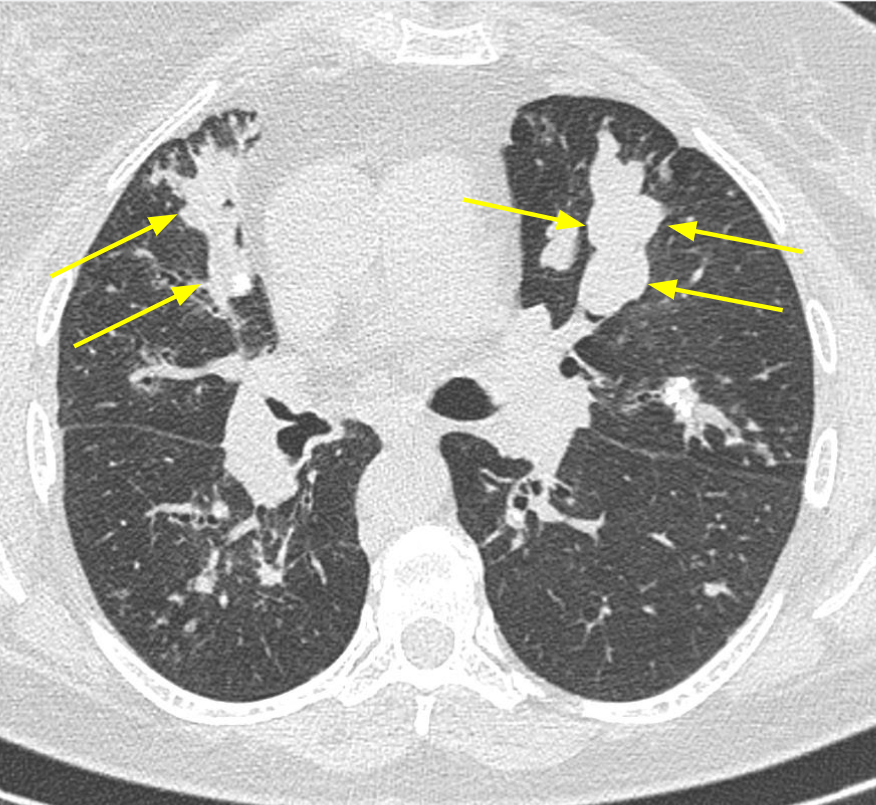
Figura 3. Imagem axial da TC mostra broncoceles no lobo médio e da língula, com aparência clássica em “dedo em luva” (setas). Associam-se nódulos centrolobulares esparsos no parênquima pulmonar.
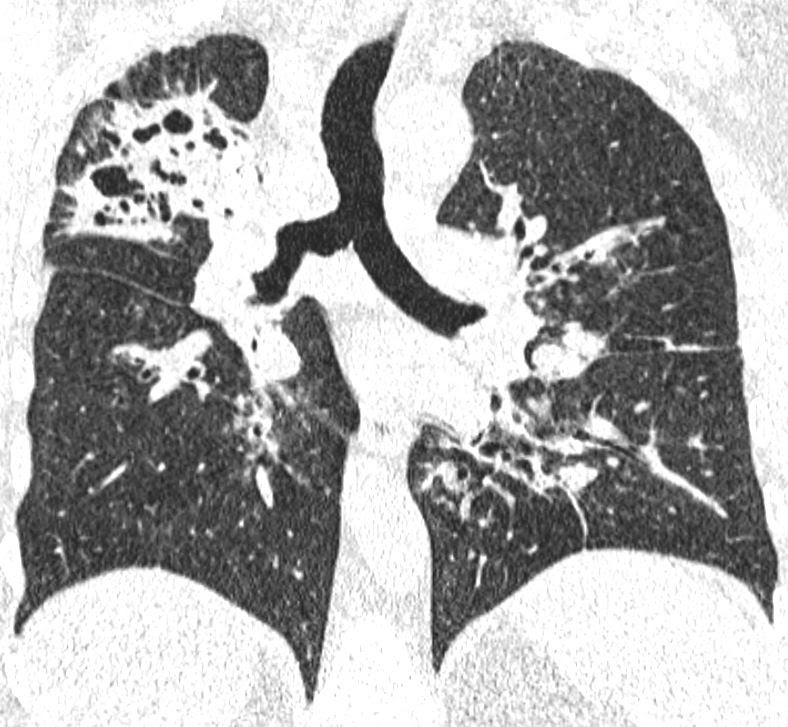
Figura 4: Reformatação no plano coronal mostra o predomínio das alterações bronquiectásicas e das escavações nos campos pulmonares superiores e médios, destacando-se o lobo superior direito.
Vídeos
Video 1. TC, corte axial, janela de pulmão.
Video 2. TC, corte coronal, janela de pulmão.
Video 3. TC, corte axial, janela de mediastino.
Article receive on Thursday, September 17, 2020
Artigo aprovado em Friday, October 9, 2020
 All scientific articles published at brad.org.br are licensed under a Creative Commons license.
All scientific articles published at brad.org.br are licensed under a Creative Commons license.